O que é?
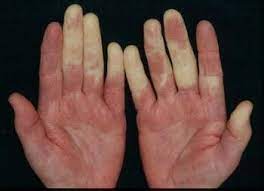
Designada síndrome de Raynaud ou doença de Raynaud, afeta especialmente os capilares dos dedos das mãos e dos pés. Esta patologia manifesta-se por vasospasmo, em resposta a situações de frio ou de stress: os capilares estreitam-se e diminui a circulação de sangue ou oxigénio nestas zonas.
Como consequência, os dedos, ou outras zonas afetadas, ficam brancos e podem evoluir, depois, para uma tonalidade azulada. Estes episódios são reversíveis, demorando, em média, cerca de 15 minutos até que os vasos sanguíneos voltem a dilatar e a circulação de sangue seja restabelecida.
É possível distinguir entre dois tipos de síndrome de Raynaud consoante se identifique a existência ou não de uma doença, condição ou estilo de vida que provoque a síndrome de Raynaud.
Raynaud primária
A maioria destes casos são diagnosticados na infância ou adolescência e os episódios não têm gravidade, uma vez que não provocam lesões nem nos capilares, nem na pele da zona afetada. Quando o doente tem hipertensão arterial, aterosclerose, doença cardiovascular ou diabetes, os episódios de vasospasmo podem ser agravados.
Raynaud secundária
É mais rara e a maioria dos casos são diagnosticados depois dos 30 anos. Está ligada a doenças autoimunes ou vasculares oclusivas.
A Raynaud secundária caracteriza-se por episódios de vasospasmo de maior intensidade, dolorosos e capazes de provocar lesões isquémicas, isto é, problemas decorrentes da privação de sangue e oxigénio naquela zona (úlceras na pele e gangrena, podendo resultar, em casos extremos, na amputação digital).
Sintomas da síndrome de Raynaud
Os episódios de vasospasmo são desencadeados por situações de frio ou de stress. A resposta natural do corpo ao frio é de uma maior vasoconstrição como estratégia de conservação do calor no organismo. Porém, durante um episódio de vasospasmo, a vasoconstrição nos dedos dos pés, das mãos e, por vezes, no nariz, orelhas, lábios e língua é extrema, provocando:
- Alteração da cor da pele: conforme a circulação de sangue é interrompida e retomada, a zona afetada pode passar pela cor branca, azul e rosada. Algumas pessoas passam apenas por um ou dois destes estágios e não pelos três.
- Pele fria e dormente: quando determinada zona do corpo não recebe sangue ou oxigénio em quantidade ideal, torna-se fria e com pouca sensibilidade. Algumas pessoas descrevem esta situação dizendo que esta zona do corpo “adormeceu”.
- Formigueiro: ao ser retomada a circulação de sangue e o fornecimento de oxigénio, sentem-se umas picadas na pele, uma espécie de formigueiro.
- Úlceras na pele ou gangrena: nos casos mais graves (associados ao Raynaud secundário), podem acontecer episódios longos e graves, provavelmente dolorosos. Podem produzir-se lesões na pele, úlceras e até a morte de alguns tecidos, causando gangrena.
Causas
A síndrome de Raynaud primária não está ligada a nenhuma causa definida. O número de casos mostra que afeta maioritariamente mulheres e pessoas com história familiar de síndrome de Raynaud. Esta doença é também mais comum em pessoas que vivem em climas frios.
A síndrome de Raynaud secundária, está ligada a doenças, condições ou ao estilo de vida do doente. Alguns dos fatores são:
- Doenças autoimunes (artrite reumatoide, lúpus eritematoso sistémico, síndrome de overlap, polimiosite, dermatomiosite, síndrome de Sjögren, doença indiferenciada do tecido conjuntivo e vasculites, síndrome de CREST, doença mista do tecido conjuntivo).
- Doenças vasculares oclusivas (arteriosclerose, ateroembolia, tromboangeíte obliterante).
- Outras doenças como policitemia, paraproteinemia e crioglobulinemia, síndrome do canal cárpico.
- Uso de determinados medicamentos ou drogas (beta bloqueadores, bleomicina, cisplatina, ciclosporina, nicotina, vinblastina, anfetaminas, cocaína).
- Vibrações como, por exemplo, aquelas provocadas pelo uso de martelos pneumáticos.
- Trauma vascular ou queimaduras pelo frio.
Em ambos os casos, os episódios de vasospasmo podem ser desencadeados por:
- Exposição ao tempo frio ou a ar-condicionado forte.
- Contacto com o interior de um congelador ou com objetos frios ou gelados.
- Ansiedade e stress.
Diagnóstico
Além dos efeitos relatados durante os episódios de vasospasmo e do historial do doente, são precisos alguns exames para confirmar o diagnóstico de síndrome de Raynaud e para distinguir entre Raynaud primária ou secundária.
Os exames mais usados no diagnóstico são:
- Capilaroscopia periungueal: determinante para o diagnóstico e para distinguir entre os dois tipos de síndrome de Raynaud. É uma técnica de imagem, não invasiva, que observa a microcirculação e os padrões microvasculares.
- Análises ao sangue: para detetar a presença de doenças autoimunes, doenças inflamatórias ou outras (através da contagem dos anticorpos anti-nucleares (ANA), marcadores inflamatórios (VS – e PCR).
Se houver a suspeita de que pode haver um vaso sanguíneo bloqueado, poderá ser necessária ultrassonografia Doppler, depois do doente ser sujeito ao frio.
Tratamento da síndrome de Raynaud
Em relação à Raynaud primária, o tratamento passa primeiramente por identificar as situações desencadeadoras dos episódios e evitá-las. No caso da Raynaud secundária, esta é também uma estratégia fundamental, ajudando a diminuir a severidade dos surtos.
Algumas estratégias são essenciais como:
- Uso de luvas e meias quentes.
- Evitar as mudanças abruptas de temperatura.
- Deixar de fumar (o que estreita os vasos sanguíneos) e evitar medicamentos como descongestionantes nasais, anfetaminas ou ergotamina.
No entanto, para melhorar a qualidade de vida de alguns doentes dos dois tipos de Raynaud podem ser necessários medicamentos, como:
- Bloqueadores dos canais de cálcio.
- Antagonistas da serotonina.
- Prostaglandinas (nos casos severos).
- Pomadas de nitroglicerina para tratar as lesões da pele.
Quando nenhum dos tratamentos anteriores tem efeitos, pode ser sugerida a simpatectomia, uma cirurgia que bloqueia algumas ligações nervosas junto aos capilares mais afetados. Como consequência, o sistema nervoso não emite estímulos para que os capilares se contraiam ainda mais. Esta cirurgia pode não ser definitiva, mas minorar os sintomas durante, pelo menos, um a dois anos.
De notar que, para o alívio da síndrome de Raynaud secundária, contribui o tratamento da condição ou doença a que está ligada.
Prevenção
Não é possível prevenir a síndrome de Raynaud, mas é possível perceber quais as situações desencadeadoras dos episódios de vasospasmo e evitá-las. Este é, aliás, o primeiro tratamento indicado para os doentes de Raynaud primário.